Armutsprävention - ein Auftrag für die Gesundheitsförderung
Kontakt:
Dr. Antje Richter, Landesvereinigung für Gesundheit Niedersachsen e.V., Fenskeweg 2, 30165 Hannover, Tel.: +49 (0)511 / 388 11 89 33, Fax: +49 (0)511 / 350 55 95, E-Mail: antje.richter@gesundheit-nds.de
, Internet: http://www.gesundheit-nds.de/
Dieser Artikel wurde erstmals veröffentlicht in: Zander, Margherita (Hg.),: Kinderarmut. Einführendes Handbuch für Forschung und soziale Praxis. Wiesbaden 2005. Für die Genehmigung zur Wiederveröffentlichung im Internet bei www.stadtteilarbeit.de danken wir der Autorin
Der Stellenwert von Gesundheit in einem Konzept zur Armutsprävention ist erheblich, doch aus der Perspektive der Armutsforschung nicht sofort ersichtlich. Die Sektoren Gesundheit und Soziales, aber auch Bildung werden in Deutschland eher als voneinander unabhängig gesehen und entsprechend kooperieren sie kaum untereinander (Deneke 2002). Außerdem ist vielfach in Vergessenheit geraten, dass es schon immer einen engen Zusammenhang zwischen der sozialen Lage und dem Gesundheitsstatus von Personen gegeben hat. Aber es ist kennzeichnend für die Problemstellungen in den genannten Bereichen, das ihr Handeln oft auf die gleichen Zielgruppen gerichtet ist. Zur Annäherung untereinander trägt seit längerem das weit gefasste Verständnis der Weltgesundheitsorganisation (WHO) bei, die Gesundheit als einen Zustand umfassenden physischen, geistigen und sozialen Wohlbefindens und nicht nur als Abwesenheit von Krankheit oder Behinderung definiert. Daraus resultieren verschiedene Konzepte und Orientierungen, die wertvolle Instrumente zur Armutsprävention liefern können und hier näher erläutert werden sollen.
1. Kurze Definition von Gesundheitsförderung
Gesundheitsförderung ist nach dem Verständnis der WHO ein Konzept, das bei der Analyse und Stärkung der Gesundheitsressourcen und –potentiale der Menschen und auf allen gesellschaftlichen Ebenen ansetzt. Sie zielt darauf, Menschen zu befähigen, ihre Kontrolle über die Faktoren, die ihre Gesundheit beeinflussen (Gesundheitsdeterminanten), zu erhöhen und dadurch ihre Gesundheit zu verbessern. Gesundheitsförderung ist ein komplexer sozialer und gesundheitspolitischer Prozess und umfasst ausdrücklich sowohl die Verbesserung von gesundheitsrelevanten Lebensweisen (Gesundheitshandeln) als auch die Verbesserung von gesundheitsrelevanten Lebensbedingungen (Verhältnisse, Strukturen, Kontexte). Gesundheitsförderung wird manchmal fälschlicherweise mit Prävention gleichgesetzt.
Bei sozial benachteiligten und armen Mädchen und Jungen werden besonders Maßnahmen der Primärprävention und der Gesundheitsförderung zu oft miteinander gleichgestellt, obwohl sie auf unterschiedliche Ziele gerichtet sind.
"Gesundheitsförderung bedeutet die Arbeit an der Gesundheit in unterschiedlichen Bereichen und mit verschiedenen Ansatzpunkten. Wohlfühlen, Gemeinschaftserlebnisse, Freude an Bewegung, überhaupt an der eigenen Körperlichkeit machen Gesundheitsförderung aus. Gerade hier zeigt sich eine Benachteiligung armer Kinder. Bevor bei den Kindern mit niedrigem Sozialstatus eine Gesundheitsförderung greifen kann, müssen in vielen Fällen jedoch bereits bestehende Defizite ausgeglichen werden.
Vorsorgeuntersuchungen, Empfehlungen zur Frühförderung, Kariesbehandlung oder -prophylaxe, Verbesserung des Impfstatus etc. sind jedoch Maßnahmen der Primärprävention, die nicht vernachlässigt, aber auch nicht mit Gesundheitsförderung verwechselt werden dürfen. Sie müssen als Vorsorge gegen Krankheiten verstanden werden, auch wenn sie manchmal schon als Behandlung oder Rehabilitation eingesetzt werden und in der Praxis heute – insbesondere bei den armen Kindern – die Primärprävention zu oft mit einer Gesundheitsförderung gleichgesetzt wird" (Luber 2002, S. 137 f.).
2. Zum Zusammenhang von sozialer Lage und Gesundheit
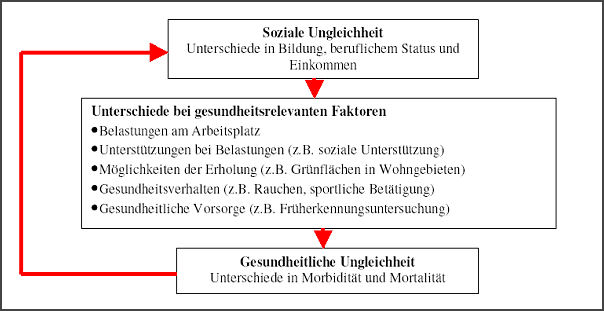
Eine erste Antwort auf die Frage, welche Bedeutung Gesundheitsförderung in einem Konzept kindbezogener Armutsprävention einnehmen kann, ergibt sich aus dem Hinweis auf den Zusammenhang von sozialer Lage und Gesundheit – d.h. Personen mit niedrigem sozio-ökonomischen Status weisen oft einen besonders schlechten Gesundheitsstatus auf. Dieser Zusammenhang existiert unabhängig davon, ob der soziale Status über die Bildung, den Beruf und/oder das Einkommen erfasst wird. Soziale Ungleichheit führt über Unterschiede in gesundheitsrelevanten Faktoren zu gesundheitlicher Ungleichheit und damit zu Unterschieden in Morbidität und Mortalität. Die folgende Grafik kann das näher verdeutlichen (Mielk 2000a):
Abb. 1: Wechselwirkungen zwischen sozialer und gesundheitlicher Ungleichheit
Eine aktuelle empirische Analyse zeigt, dass die Lebenserwartung im unteren Viertel der Einkommensverteilung zehn Jahre (Männer) bzw. fünf Jahre (Frauen) kürzer ist als im oberen Viertel der Einkommensverteilung. Andere empirische Studien über status-spezifische Unterschiede in der Mortalität ergeben ein ähnliches Bild. Vergleichbare Ergebnisse liegen auch für die Morbidität vor. Sie alle belegen, dass die unteren Statusgruppen von den meisten gesundheitsgefährdenden Faktoren stärker betroffen sind als die oberen. Dieser Zusammenhang betrifft z.B. die Faktoren: Rauchen, Übergewicht, Mangel an sportlicher Betätigung, Bluthochdruck, unausgewogene bzw. ungesunde Ernährung, physische Arbeitsbelastungen (z. B. Lärm, Unfallgefahren), einige psychische Arbeitsbelastungen (z. B. Monotonie, geringer Handlungsspielraum), beengte Wohnbedingungen, Lärm und Luftverschmutzung in der Wohnumgebung (Mielk 2004). Gleichzeitig werden jedoch einige Angebote der gesundheitliche Versorgung, wie z.B. zur Früherkennung von Krankheiten und zur Gesundheitsförderung der unteren Statusgruppen weniger in Anspruch genommen, obwohl sie von den gesetzlichen Krankenversicherungen allen Versicherten entsprechend der Gewährung von Leistungen nach dem Solidarprinzip zustehen. Mit dieser verminderten Inanspruchnahme von Leistungen korrespondiert ein geringeres Gesundheitswissen.
Abb. 2: Informationsdefizite
Sozial benachteiligte Personen wissen wenig über:
|
Was sich im Erwachsenenalter in höherer Morbidität und Mortalität manifestiert, wird bereits in der frühen Kindheit (bzw. schon in der Schwangerschaft) erworben und zeigt sich auch schon im Kindes- und Jugendalter: Armut und soziale Benachteiligung erhöhen in dieser Entwicklungsphase die Wahrscheinlichkeit physischer, psychischer und psychosomatischer Erkrankungen. Schon im Kindes- und Jugendalter gehören dazu Fehlsteuerungen der Sinneskoordination, der Sprachentwicklung, des Bewältigungs- und Ernährungsverhaltens, Übergewicht und natürlich Zahnerkrankungen (s. Abb.3).
Abb. 3: Gesundheitliche Einschränkungen und Fehlsteuerungen im Kindes- und Jugendalter
|
Für die Zielgruppe der Migrantinnen und Migranten ergeben sich außerdem besondere Vulnerabilitäten, wie erhöhte (Mütter- und) Säuglingssterblichkeit und eine besondere Gefährdung durch Unfälle. Die Sterblichkeit ausländischer Säuglinge und Kleinkinder liegt um 20% höher als die der deutschen Vergleichsgruppe und die Statistik über Verkehrsunfälle ergibt einen wesentlich höheren Anteil tödlicher Verletzungen und notwendiger Unfallbehandlungen sowohl bei ausländischen Klein- als auch bei Schulkindern (Beauftragte der Bundesregierung für Ausländerfragen, 1997).
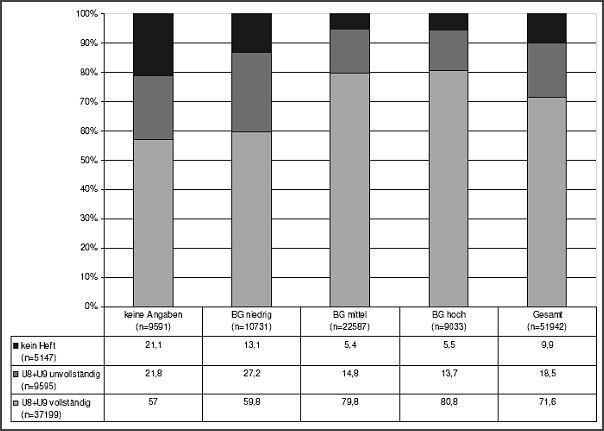
Bei allen Kindern mit niedrigem sozialen Status, d.h. unabhängig vom Migrationshintergrund, wirken daran auch die geringere Beteiligung an der Gesundheitsvorsorge und ein reduziertes Gesundheitsverhalten mit, das sich u.a. an der (Nicht-)Teilnahme an den Vorsorgeuntersuchungen (U-Untersuchungen) für Kinder oder der (Nicht-)Mitgliedschaft in Sportvereinen zeigt (vgl. die Abbildungen 4 und 5).
Abb. 4: Vorsorgeverhalten (U-Untersuchungen)
Lesehilfe: Die oben stehende Tabelle zeigt das sozial differenzierte Ergebnis der nahezu flächendeckend vorgenommenen standardisierten Untersuchung und Beratung von etwa 53.000 Schulanfängern in den niedersächsischen Bezirken Braunschweig, Hannover und Lüneburg im Jahr 2004, entstanden bei der Überprüfung von Vorsorgeheften der U-Untersuchungen (Quelle: SOPHIA 2004 1); hinter dem Kürzel BG verbirgt sich der Bildungsgrad und der berufliche Status der Eltern) und belegt die Unterschiede zwischen statusniedrigen und statushohen Lagen bei der Wahrnehmung der Vorsorgeuntersuchungen.
Abb. 5: Mitgliedschaft im Sportverein und Sozialstatus
|
Mitgliedschaft |
Sozialer Status |
|||
|
|
Niedrig |
Niedrig-mittel |
Mittel-niedrig |
Hoch |
|
Nie im Verein |
26,2 |
12,1 |
7,0 |
6,3 |
|
Nicht mehr im Verein |
37,6 |
37,7 |
31,0 |
23,8 |
|
In mindestens einem Verein |
36,2 |
50,1 |
62,0 |
70,0 |
Quelle: Schmidt/Hartmann-Tews/Brettschneider 2003: 124.
2.1. Statusabhängige Befunde bei Schülerinnen und Schülern
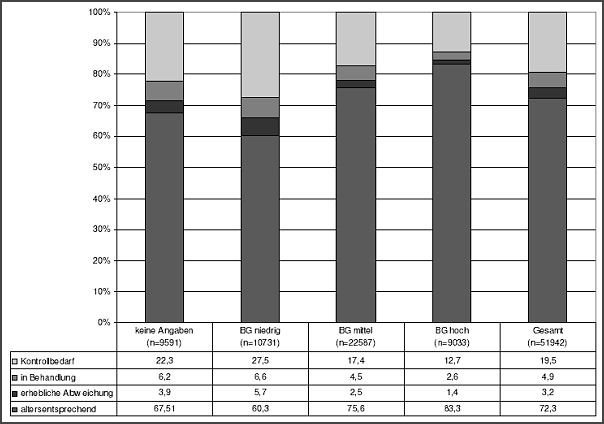
Bei Schuleingangsuntersuchungen schneiden Kinder aus Familien mit einem niedrigen sozialen Status wesentlich schlechter ab als Kinder aus Familien mit einem mittleren oder hohen sozialen Status. Besonders ausgeprägt sind die Unterschiede hinsichtlich der Sprachentwicklung sowie der intellektuellen und der psychomotorischen Entwicklung. Auch die Befunde Übergewicht und kinderpsychiatrische Störungen treten bei Kindern aus Elternhäusern mit niedrigem sozialen Status häufiger auf (vgl. MASGF 1999). Auch die Befunde der niedersächsischen Schuluntersuchungen belegen erhöhte Einschränkungen in der Wahrnehmungsentwicklung, die relativ oft Lernprobleme (z.B. beim Lesen) und Verhaltensauffälligkeiten nach sich ziehen. Die folgende Abbildung belegt, dass 2004 eine altersentsprechende Entwicklung nur bei 60,3% der Einschüler/innen mit niedrigem sozialen Status, im Gegensatz zu 72,3% der Gesamtgruppe vorlag (83,3% der statushohen Gruppe).
Abb. 6: Wahrnehmungsentwicklung bei SEU /SOPHIA 2004
Lesehilfe: Hinter dem Kürzel BG verbirgt sich der Bildungsgrad und der berufliche Status der Eltern.
Auch bei älteren Schülerinnen und Schülern (11-15 Jahre) spielt der sozio-ökonomische Status der Herkunftsfamilie eine wichtige Rolle, was zahlreiche Beispiele belegen können. Bei der Selbsteinschätzung des Gesundheitszustandes bewerten sich arme Schülerinnen und Schüler schlechter als die aus reicheren Elternhäusern (Hurrelmann, Klocke, u.a. 2003). Jugendliche aus sozial benachteiligten Familien sind wesentlich häufiger von schweren psychischen Erkrankungen betroffen, für die es bundesweit nur ungenügende ambulante Behandlungsmöglichkeiten gibt (MASGF 2001) und bei Hamburger Achtklässlern erhobene Daten zeigen, dass Haupt- und Realschüler/innen einen durchgängig schlechteren Gesundheitszustand aufweisen als Gymnasiasten/innen. Sie waren sowohl bei Unfällen und Krankenhausaufenthalten wie auch bei akuten Erkrankungen 1,5 bis 2 mal so häufig betroffen (Mielk 2000).
2.2. Armut und Ernährung
Die beschriebenen Unterschiede in Morbidität und Mortalität lassen sich u.a. auf eine ungesunde Lebensweise zurückführen, zu der neben Rauchen und dauerhaftem Distress auch Fehlernährung mit weit reichenden Folgen für Zahnstatus und Körpergewicht gehört. Ernährung in Armutslagen ist oft mit einer vermehrten Zufuhr von Nährstoffen verbunden, denen bei hohem Konsum negative Wirkungen auf Herz- und Kreislauferkrankungen, Diabetes mellitus oder verschiedene Krebsarten zugeschrieben werden können. Gleichzeitig geht sie mit einer Unterversorgung an Nährstoffen einher, die eine Schutzwirkung vor bestimmten Krankheiten (z.B. Darmerkrankungen) entfalten können. Diese Essgewohnheiten werden bereits früh erworben und meistens auch im Erwachsenenalter beibehalten. Hinreichend belegt ist u.a., dass
- Kleinkinder aus Armutshaushalten eine erhöhte Zufuhr an Zucker und gesättigten Fettsäuren und eine geringere Versorgung mit Ballaststoffen, Mineralien und Vitaminen haben. Sie essen weniger Vollkornbrot, Obst und Gemüse. Sie nehmen dafür häufiger Limonaden, Chips und Fast-Food-Produkte zu sich als andere und leiden entsprechend häufiger an Übergewicht und Zahnkaries. Sie wachsen langsamer heran (vgl. Feichtinger 2000, Kamensky 2003 ).
- Übergewicht häufig bei Kindern aus Migrantenfamilien festzustellen ist, wobei die kulturell bedingten Ernährungsgewohnheiten eine große Rolle spielen. Zu beachten ist dabei, dass in den Herkunftskulturen vieler Migrantenfamilien gut genährte Kinder als ein Zeichen des Wohlstands gelten.
Man sollte allerdings unreflektierte Vorverurteilungen der Eltern unbedingt vermeiden, denn bewiesen wurde auch, dass:
- sich Ernährungsumfang und -qualität in Haushalten, die Sozialhilfe empfangen, vor allem in der zweiten Monatshälfte verschlechtern, wenn das Geld knapp wird.
- Mütter aus Armutshaushalten versuchen, die armutsbedingten Belastungen soweit wie möglich von ihren Kindern fernzuhalten, indem sie selbst auf vieles (auch auf eigene Nahrung) verzichten, nur um ihre Kinder ausreichend versorgen zu können. Dieses Verhalten findet sich besonders bei alleinerziehenden Müttern (vgl. Feichtinger 2000).
2.3. Weitere Belastungen
In einem von Armut geprägten Alltag ist es entscheidend, was Kinder den daraus resultierenden Anforderungen entgegensetzen können, d.h. wie sie Konflikte aktiv lösen und Probleme bewältigen. Ebenso wichtig wie das Gefühl selbst wirksam sein zu können und eigene Kontrolle über Entscheidungen zu haben, ist die Förderung von Eigenaktivität und Verantwortungsübernahme.
Daher wird der individuellen Wahrnehmung und Bewältigung von Problem- und Risikosituationen (Coping) hohe Bedeutung zugesprochen. Für den erfolgreichen Umgang mit Belastungen ist ein aktives Herangehen (wie z.B. Informationssuche oder die Suche nach sozialer Unterstützung) an potentiell krisenhafte Situationen statt eines bloßen Reagierens wesentlich. Diesen aktionalen Bewältigungsformen werden positive Wirkungen auf Gesundheit, Persönlichkeitsentwicklung und Ressourcenerwerb zugesprochen. Erlebens- und Verhaltensprobleme treten bei überwiegender Nutzung aktiver Coping-Strategien nach Ansicht vieler Autoren weitaus seltener auf (vgl. Hurrelmann 1988, Lösel u.a. 1990, Seiffge-Krenke 1988, Kolip 1993 und 1997, Richter 2000, Wustmann 2004).
Doch Armut und soziale Benachteiligung prägen auch die Bewältigungskompetenzen und führen dazu, dass in Problemlagen und Konfliktfällen (in Abhängigkeit vom Geschlecht) eher problem-meidendes als aktiv-problembewältigendes Verhalten gewählt wird; d.h. von Armut betroffene Kinder neigen eher als andere Gleichaltrige dazu, Belastungen und Probleme zu vermeiden, zu internalisieren und nicht aktiv anzugehen, woraus sich nicht nur psychosoziale Probleme ergeben können, sondern auch weit reichende Benachteiligungen in vielen anderen Lebensbereichen (z.B. Bildung!) (vgl. Richter 2000). Früh erfahrene Armut verstärkt internalisierendes Verhalten, Ängstlichkeit und Depressivität, sowie das lang anhaltende Gefühl, "Opfer" zu sein. Eine Bewältigung der daraus erwachsenden Probleme geschieht aus Sicht der Kinder vor allem durch Rückgriff auf eigene Möglichkeiten und Ressourcen, was für sie häufig Verzicht oder auch Mangel bedeutet. Belastungen können jedoch nur dann erfolgreich und ohne gravierende psychosoziale Folgen bewältigt werden, wenn auf genügend soziale und personale Ressourcen zurückgegriffen werden kann.
Wesentlich ist in diesem Zusammenhang auch die Ausdifferenzierung des sozialen Netzwerks. Nicht umsonst gehören zur Definition von Gesundheit im Sinne der WHO außer körperlichen und psychischen auch soziale Aspekte, wie z.B. der Grad der Integration in die umgebenden Systeme der Lebenswelt. In dieser Hinsicht unterscheiden sich arme und sozial benachteiligte Grundschulkinder häufig sehr stark von statushöheren Gleichaltrigen. Obwohl ihnen dieselben Institutionen des Freizeit- und Kulturbereichs offen stehen wie ihren Altersgenossen werden sie von ihnen weitaus weniger in Anspruch genommen. Die erforderliche Niedrigschwelligkeit, die den Zugang sozial benachteiligter Gruppen zu kompensierenden und unterstützenden Angeboten erleichtern soll, kann viel zu oft nicht realisiert werden (vgl. Richter 2000).
3. Der Settingansatz in der Gesundheitsförderung
3.1. Definition des Settingbegriffs
Die Auswirkungen von Armut und sozialer Benachteiligung auf die Gesundheit von Kindern und Jugendlichen belegen die Notwendigkeit von Prävention und Gesundheitsförderung bei sozial Benachteiligten. Die Ansatzpunkte und Strategien der Prävention richten sich auf die Verhinderung und Vermeidung spezifischer Risiken im Kindes- und Jugendalter vor allem bei
- Unfällen
- Zahngesundheit
- Impfungen
- Fehl- und Mangelernährung
- Bewegungsmangel
- Verhinderung gesundheitsriskanten und Aufbau gesundheitsförderlichen Verhaltens
während die Ansatzpunkte und Strategien im Falle der Gesundheitsförderung auf die
- Stärkung und Förderung von Ressourcen in "Settings" (z.B. Kindertagesstätten, Schulen, Stadtteile) zu richten sind.
Nach diesem Verständnis bezeichnet der Begriff "Setting" die Lebensbereiche, in denen die Menschen den größten Teil ihrer Zeit verbringen (Arbeitsplatz, Schule, Wohnort etc.) und die einen besonders starken Einfluss auf die Gesundheit haben. Gesundheitsförderungsmaßnahmen, die am Setting ansetzen, gelten als besonders Erfolg versprechend, denn:
- Verhaltensänderungen sind nur möglich und langfristig stabil, wenn sie in den Alltag integriert werden können und mit den jeweiligen Gewohnheiten und Werten übereinstimmen.
- in den Settings können gesundheitsrelevante Rahmenbedingungen gezielt unter Einbeziehung und Mitwirkung der Betroffenen verbessert werden.
- die jeweiligen sozialen Gefüge und Organisationsstrukturen werden berücksichtigt und zur besseren Erreichung der Zielgruppen sowie Sicherung langfristiger Erfolge genutzt.
Der Settingansatz gilt in der Gesundheitsförderung als sehr viel versprechend. Laut Bundeszentrale für gesundheitliche Aufklärung (BZgA) wird "Setting einerseits als ein soziales System verstanden, das eine Vielzahl relevanter Unwelteinflüsse auf eine bestimmte Personengruppe umfasst und andererseits als ein System, in dem diese Bedingungen von Gesundheit auch gestaltet werden können… Der Settingansatz fokussiert die Rahmenbedingungen, unter denen Menschen leben, lernen, arbeiten und konsumieren" (vgl. BZgA 1996).
Mit settingorientierten gesundheitsfördernden Maßnahmen kann ein zentraler Beitrag zur kindbezogenen Armutsprävention geleistet werden, vorausgesetzt die Arbeit mit sozial benachteiligten Zielgruppen wird zum expliziten Anliegen der Settingprojekte gemacht. Dem Settingansatz liegt die Idee zugrunde, dass Gesundheit kein abstraktes Ziel ist, sondern im Alltag hergestellt und aufrechterhalten wird. Gesundheitsförderung muss also am Lebensalltag ansetzen und sich an alle Akteure im Setting richten, d.h. Partizipation aller Beteiligten gilt als eines der durchgängigen Prinzipien. Dem Settingansatz werden außerdem weit reichende Möglichkeiten bezüglich des Zugangs zu schwer erreichbaren Zielgruppen zugesprochen, der sich hauptsächlich aus der neu angestoßenen Zusammenarbeit mit den benachbarten Sektoren Soziales und/oder Bildung ergibt. (vgl. dazu Deneke u.a. 2002, Rosenbrock 2004). Anbieter des Gesundheitsbereichs können über diese Vorgehensweise mit ihren Maßnahmen jene Zielgruppen erreichen, die diese besonders dringend benötigen. So kann verhindert werden, dass gesundheitsfördernde Leistungen vor allem von jenen status-mittleren bzw. –höheren Lagen in Anspruch genommen werden, die generell ein höheres Interesse an ihrer Gesundheit zeigen und manchmal auch bereits "überversorgt" sind.
3.2. Kitas, Schulen, Stadtteile
Der Settingansatz bietet für die verschiedensten Einrichtungen in sozial benachteiligten Stadtteilen eine gute Arbeitsbasis zur Bewältigung ganz unterschiedlicher Probleme. Gute Beispiele liefern das Hamburger Projekt der "Gesunden, sozialen Stadt" oder stadtteilbezogene Projekte wie das Gelsenkirchener Gesundheitshaus in Bismark, das sich besonders im Bereich Migrantinnen und Migranten sowie für Kinder und Jugendliche, z.B. in der Zusammenarbeit mit Kindertagesstätten und Schulen engagiert. Zu den Bausteinen der settingorientierten Vorgehensweise gehören u.a.:
- Definierte Interventionsorte (Kindertagesstätten, Schulen, Jugendfreizeiteinrichtungen, Stadtteile)
- Verankerungsmöglichkeiten von Gesundheit im Stadtteil
- Beteiligungsstrategien, (Gesundheitszirkel, Befragungsinstrumente, Elternwerkstätten)
- Lernzyklen und Organisationsentwicklung
Interventionsorte wie Kindertagesstätten, Schulen oder Stadtteile bieten die Möglichkeit eines koordinierten und strukturierten Vorgehens mit ausgedehntem Aktionsradius unter Beteiligung aller Akteure, durch das ausgrenzende Etikettierungen und Stigmatisierungen armutsbetroffener Kinder und Jugendlicher als Hilfeempfänger weitgehend abgewendet werden können. Da es im Kern um gesundheitsförderliche Organisationsentwicklung und Partizipation geht, kann settingbezogene Gesundheitsförderung zu einer Querschnittsaufgabe aller stadtteilbezogenen Aktivitäten werden (vgl. auch Altgeld 2004).
3.2.1. Gesundheitsförderung im Setting Schule
Bezogen auf die Umsetzung des Settingansatzes im Schulbereich gilt die Fridtjof-Nansen Schule 2) aus Hannover-Vahrenheide über das Bundesland Niedersachsen hinaus als "Vorzeige"-Schule, die bereits auf langjährige Erfahrungen mit dieser Arbeitsweise zurückgreifen kann. Die Schule hat ein Einzugsgebiet mit hohem Migrantenanteil und beherbergt Kinder aus 24 Nationen. Gesundheitsförderung ist als einer von fünf Schwerpunkten in der Konzeption verankert und richtet sich nicht allein auf die Gesundheit von Schülerinnen und Schülern, sondern auch auf die der Lehrkräfte und der übrigen Beschäftigten. Das Modell beinhaltet eine gesundheitsförderliche Rhythmisierung des Schulalltags, gesunde und vollwertige Ernährung, Bewegung (bewegungsfördernde Unterrichts- und Pausengestaltung u.v.m.), aber auch Elemente wie gesundheitsfördernde Arbeitsplatzbedingungen und Kommunikationsstrukturen, sowie Formen der kollegialen Zusammenarbeit. Die Partizipation der verschiedenen Akteure ist auch gesichert durch Kinderparlament, Elterncafè, mehrsprachige Elternabende, Austausch mit außerschulischen Experten und Stadtteilaktionen. Die Maßnahmen werden qualitätsgesichert durch regelmäßige Schüler- und Lehrerbefragungen evaluiert.
3.2.2. Gesundheitsförderung im Setting Kita
Von besonders hohem Interesse für die Entwicklung eines kindbezogenen Armutspräventionskonzeptes sind jene gemeinsamen Themen von Gesundheitsförderung und Armutsprävention, die die zentralen Bereiche und Bedarfe der kindlichen Entwicklung betreffen. Sie sind für die verschiedensten Stadien im Entwicklungsverlauf denkbar und können in Anlehnung an die bestehenden Konzepte übergreifend entwickelt werden. Modellbeispiele existieren zur Zeit vor allem für das Setting Schule, doch auch in benachbarten Bereichen gibt es bereits verschiedene Ansätze. 3)
Für Maßnahmen in Kindertagesstätten, die bereits im frühen Kindesalter bzw. Vorschulalter ansetzen, sind solche gemeinsamen Ansatzpunkte in den folgenden Bereichen denkbar:
- Sprachentwicklung
- Stressbewältigung
- Bewegung
- Ernährung
- Transitionskompetenzen
- u.a.
Die entsprechenden Maßnahmen der Gesundheitsförderung könnten sich u.a. an klar definierten Leitzielen orientieren, wie sie auch im Prozess der Entwicklung von Gesundheitszielen bei Kindern bundes(landes)weit formuliert wurden.4)
Entsprechende Vorschläge werden im Handlungskonzept und Manual "Gesund in allen Lebenslagen" näher erläutert. Das Konzept wurde für die Arbeit in Kindertagesstätten entwickelt und settingorientiert mit klarem Bezug auf die Zielgruppe sozial benachteiligter Mädchen und Jungen gerichtet (Richter 2004). Es ist ganzheitlich konzipiert, fördert die Partizipation aller Akteure und ist als Lernzyklus gestaltet. Das Konzept bietet Instrumente zur Armutsprävention, die flexibel auch auf unterschiedliche regionale Bedingungen angewendet werden können und vermittelt über ein Manual mit Leitfaden und diversen Arbeitsblättern, wie dieser Prozess praxisorientiert gestaltet werden kann. Diese Vorschläge zur Maßnahmenplanung orientieren sich an vorgegebenen Leitzielen zu vier Handlungsfeldern.
Abb. 7: Vier Handlungsfelder im Manual "Gesund in allen Lebenslagen"
|
Gesundheit am Arbeitsplatz |
Sozial benachteiligte Mädchen und Jungen |
|
Sozial benachteiligte Mütter und Väter |
Soziales Umfeld |
Charakteristisch für settingorientierte Maßnahmen ist auch hier die Bedeutung, die der Gesundheit der Beschäftigten beigemessen wird. Sie werden wie alle anderen Beteiligten in den gesundheitsfördernden Prozess einbezogen und somit zum gleichberechtigten Nutznießer der Maßnahmen.
4. Die salutogenetische Orientierung als Beitrag zur Armutsprävention
Es gibt viele unterschiedliche Definitionen von Gesundheit. Sie beeinflussen die Sichtweise auf die einzusetzenden Mittel zur Vermeidung und Behandlung von Krankheiten und zur Förderung von Gesundheit. Sie entscheiden auch darüber, ob und welchem Maße den Menschen Verantwortung für ihr Gesundheitsverhalten übertragen werden soll. Zwei Ansätze prägen die heutige Sicht von Gesundheit ganz besonders (BZgA 2004):
- Die internationale Konferenz von Alma Ater, auf der die richtungweisende Erklärung verabschiedet wurde, dass "Gesundheit ein Zustand vollständigen körperlichen, seelischen und sozialen Wohlbefindens und nicht nur Abwesenheit von Krankheit ist" und ein fundamentales Menschenrecht darstellt. Das Erreichen des höchsten Niveaus von Gesundheit gilt als eines der wichtigsten sozialen Ziele weltweit, dessen Realisierung den Einsatz vieler anderer sozialer und wirtschaftlicher Sektoren zusätzlich zum Gesundheitssystem erfordert.
- Aaron Antonovsky und sein salutogenetisches Konzept, in dem er gegenüber der bisher üblichen starken Ausrichtung der Medizin auf Risikofaktoren die Stärkung der Gesundheitsressourcen eines Menschen betont. Am salutogenetischen Konzept interessiert vor allem, warum Menschen gesund bleiben und nicht so sehr, warum sie krank werden. Aus Antonovskys Konzept der Salutogenese (Antonovsky 1997), mit dem Gesundheit und Krankheit als zwei entgegen gesetzte Positionen auf einem Kontinuum gesehen werden, sowie seinem Konstrukt des "Kohärenzgefühls" (SOC) 5) lässt sich ableiten, wie wichtig es ist, für Kinder eine Welt zu schaffen, die konsistente Erfahrungen ermöglicht, für Belastungsausgleich sorgt und die Einflussnahme auf Entscheidungsprozesse zulässt. Antonovsky betont in seinem Konzept ausdrücklich die Bedeutung früher Präventionsanstrengungen, da er Änderungen des Kohärenzgefühls im Erwachsenenalter für schwer umsetzbar hält.
Allgemein gesprochen, sieht er strukturelle und gesellschaftliche Maßnahmen, die dem einzelnen Einflussnahme und Teilhabe an sozial anerkannten Entscheidungsprozessen ermöglichen, als viel versprechende Möglichkeit das Kohärenzgefühl zu stärken. Er macht die Zusammenarbeit mit Kooperationspartnern aus benachbarten Sektoren (wie Soziales und/oder Bildung) explizit zu einer Pflichtaufgabe auch der Medizin! Das Konzept, das etwa zur gleichen Zeit mit Ansätzen der Gemeindepsychologie, des Empowerments und dem sozial-ökologischen Ansatz entstand, atmet den gleichen Zeitgeist wie diese.
In engem Zusammenhang dazu ist das Resilienzkonzept zu sehen, das sich auf die psychische Widerstandsfähigkeit von Kindern gegenüber biologischen, psychologischen und psychosozialen Entwicklungsrisiken bezieht und damit einen ganz ähnlichen Paradigmenwechsel weg von der risikoorientierten, pathogenetischen hin zur ressourcenorientierten, salutogenetischen Orientierung beschreibt. Generalisierend kann gesagt werden, dass Resilienz auf psychische Gesundheit trotz erhöhter Entwicklungsrisiken zielt. Dabei ist immer davon auszugehen, dass es sich um einen dynamischen Entwicklungsprozess handelt, dessen Verlauf vor dem Hintergrund der Kind-Umwelt-Interaktion zu sehen ist und dass die in diesem Prozess erworbenen Kapazitäten auch Schwankungen unterliegen können (Rutter 1998). Von besonderem Interesse ist dabei das Zusammenspiel der personalen und unweltbedingten Faktoren und die explizite Betonung der aktiven Rolle des Individuums. Die salutogenetische Orientierung spiegelt sich in diesem Konzept u.a. in der Ausrichtung der Analysen auf fördernde und stärkende Faktoren, der ganzheitlichen und nicht allein symptomorientierten Betrachtung des Individuums und der Stärkung von Bewältigungskapazitäten. In logischer Schlussfolgerung führt diese Perspektive zu dem von der WHO propagierten Settingansatz mit der Betonung von verhaltens- und verhältnisorientierten Maßnahmen von Prävention und Gesundheitsförderung.
Antonovskys Konzept der Salutogenese bietet eine Meta-Theorie für alle Anwendungsfelder von Prävention und Gesundheitsförderung und eine Legitimation für konzeptuelle Überlegungen und konkrete Maßnahmenplanung. Es steht für kompetenzsteigernde und unspezifische Maßnahmen, schult den ressourcenorientierten Blick und lenkt den Fokus auf Lebenskontexte und deren Auswirkungen auf das Individuum. Im Zusammenhang mit dem Resilienzkonzept liefert es hervorragende Grundlagen zur Entwicklung von Armutspräventionsmaßnahmen.
5. Fazit
Zusammenhänge von sozialem Status und Gesundheitsstatus und -chancen im Kindesalter sind belegt (Holz 2004), erfordern die Zusammenarbeit benachbarter Sektoren zum Abbau ungleicher Gesundheitschancen und müssen in ein Konzept kindbezogener Armutsprävention einfließen. Die Gesundheitsförderung kann dazu wichtige Bausteine beitragen.
Antonovsky hat mit der salutogenetischen Orientierung eine wichtige Basis nicht nur für eine veränderte Sichtweise des Menschen, sondern auch für die Entwicklung erfolgreicher Unterstützungsangebote in der Armutsprävention geschaffen. Weitere Möglichkeiten bietet sowohl der Settingansatz mit der Forderung nach Einbeziehung individueller und umweltbedingter Ressourcen und intensiver Vernetzung benachbarter Institutionen, wie auch die in der Theorie der Gesundheitsförderung implizierte ganzheitliche Sicht auf das Individuum, die Gesundheit nicht nur als psycho-physisches, sondern auch als soziales Wohlbefinden definiert.
Konzepte und Modelle aus den Bereichen Kita, Schule und sozial benachteiligter Stadtteile liefern Beispiele für eine soziallagenbezogene Gesundheitsförderung und belegen die Notwendigkeit der in Deutschland bisher vernachlässigten Verknüpfung der Sektoren Gesundheit, Soziales und Bildung. Neuere Entwicklungen weisen darauf hin, dass Gesundheitsförderung als wichtiges Themenfeld in der sozialen Stadtentwicklung und in der Zusammenarbeit mit Kindertagesstätten und Schulen gilt und zur Querschnittsaufgabe präventiver Aktivitäten werden könnte.
6. Literatur:
-
Altgeld, Thomas (2004): Gesundheitsfördernde Settingansätze in benachteiligten städtischen Quartieren. Expertise im Auftrag der Regiestelle E&C der Stiftung SPI. Berlin.
-
Antonovsky, Aaron (1997): Salutogenese – Zur Entmystifizierung der Gesundheit. Tübingen.
-
Beauftragte der Bundesregierung für Ausländerfragen (Hrsg.). (1997): Bericht der Beauftragten der Bundesregierung für Ausländerfragen über die Lage der Ausländer in der Bundesrepublik Deutschland, Bonn.
-
BZgA (Hrsg.) (1996): Leitbegriffe der Gesundheitsförderung. Schwabenheim a.d. Selz:.
-
BzgA (1998): Was erhält Menschen gesund? Forschung und Praxis der Gesundheitsförderung. Band 6. Köln.
-
BzgA (2002): "Früh übt sich…" Gesundheitsförderung im Kindergarten. Impulse, Aspekte und Praxismodelle. Forschung und Praxis der Gesundheitsförderung. Band 16.Köln.
-
BzgA (2004): Kriterien zur Ermittlung von Models of Good Practice. Unveröffentlichtes Manuskript des beratenden Arbeitskreises der Bundeszentrale für gesundheitliche Aufklärung "Gesundheitsförderung bei sozial Benachteiligten". Köln.
-
Deneke, Christiane, Hofrichter, Petra, Waller, Heiko (unter Mitarbeit von Richter, Antje) (2002). Armut und Gesundheit – Bestandsaufnahme, Bewertung und Entwicklung von gesundheitsbezogenen Interventionsprojekten in Niedersachsen. Forschungsbericht des Zentrum für angewandte Gesundheitswissenschaften (ZAG) der Universität und der Fachhochschule Lüneburg. Lüneburg.
-
Feichtinger, Elfriede (2000): Ernährung in Armut. In: Suppenküchen im Schlaraffenland. Ernährung und Armut von Familien und Kindern in Deutschland. Tagungsreader hrsg. von der Landesvereinigung für Gesundheit Niedersachsen, der Deutschen Gesellschaft für Ernährung Sektion Niedersachsen u.a.. Hannover.
-
Holz, Gerda (2004): Gesundheitsdefizite und –potenziale sozial benachteiligter und armer Kinder im frühen Kindesalter. In: Richter, Antje, Holz, Gerda, Altgeld, Thomas (Hg.): Gesund in allen Lebenslagen. Förderung von Gesundheitspotentialen bei sozial benachteiligten Kindern im Elementarbereich. Frankfurt a. M.
-
Hurrelmann, Klaus (1988): Sozialisation und Gesundheit. Somatische, psychische und soziale Risikofaktoren im Lebenslauf. Weinheim/München.
-
Hurrelmann, Klaus, Klocke, Andreas, u.a. (Hg.) (2003): Jugendgesundheitssurvey. Internationale Vergleichsstudie im Auftrag der Weltgesundheitsorganisation WHO. Weinheim.
-
Kamensky, Jutta (2003): Gesunde Kinder – Gleiche Chancen für alle? Ein Leitfaden für den öffentlichen Gesundheitsdienst zur Förderung gesundheitlicher Teilhabe. Hg. vom Landesgesundheitsamt Baden-Württemberg und dem Landesinstitut für den Öffentlichen Gesundheitsdienst NRW. Bielefeld.
-
Kolip, Petra (1997): Geschlecht und Gesundheit im Jugendalter. Die Konstruktion von Geschlechtlichkeit über somatische Kulturen. Opladen.
-
Kolip, Petra (2004): Der Einfluss von Geschlecht und sozialer Lage auf Ernährung und Übergewicht im Kindesalter. In: Bundesgesundheitsblatt – Gesundheitsforschung –Gesundheitsschutz. 3/2004, Seite 235ff.
-
Lösel, Friedrich, Bliesener, Thomas, u.a (1990): Psychische Gesundheit trotz Risikobelastung in der Kindheit: Untersuchungen zur "Invulnerabilität". In: Seiffge-Krenke, Inge (Hg.): Jahrbuch der medizinischen Psychologie. Krankheitsverarbeitung bei Kindern und Jugendlichen. Berlin/Heidelberg/New York.
-
Luber, Eva (2002): Kinderarmut in Deutschland – Aspekte der Gesundheitsförderung. In: BZgA: "Früh übt sich…" Gesundheitsförderung im Kindergarten. Impulse, Aspekte und Praxismodelle. Forschung und Praxis der Gesundheitsförderung. Band 16.Köln.
-
MASGF (Ministerium für Arbeit, Soziales, Gesundheit und Frauen des Landes Brandenburg) (1999): Soziale Lage und Gesundheit. Potsdam.
-
MASGF (Ministerium für Arbeit, Soziales, Gesundheit und Frauen des Landes Brandenburg) (2001): Soziale Lage und Gesundheit von jungen Menschen im Land Brandenburg 2001. Potsdam.
-
Mielck, Andreas (2000a): Soziale Ungleichheit und Gesundheit. Empirische Ergebnisse, Erklärungsansätze, Interventionsmöglichkeiten. Bern.
-
Mielk, Andreas (2000b): Armut macht krank–immer noch. In: Gesundheit und Gesellschaft 6.
-
Mielk, Andreas (2004): Armut als Krankheitsrisiko. In: Impulse 43: Chronisch krank – chronisch arm? Newsletter zur Gesundheitsförderung ISSN 1438-6666. 2/2004.
-
Richter, Antje (2000): Wie erleben und bewältigen Kinder Armut? Eine qualitative Studie über die Belastungen aus Unterversorgungslagen und ihre Bewältigung aus subjektiver Sicht von Grundschulkindern einer ländlichen Region. Shaker Verlag, Aachen.
-
Richter, Antje (2004): Handlungskonzept zur Gesundheitsförderung für sozial benachteiligte Kinder im Setting Kindertagesstätte. In: Richter, Antje, Holz, Gerda, Altgeld, Thomas (Hg.): Gesund in allen Lebenslagen. Förderung von Gesundheitspotentialen bei sozial benachteiligten Kindern im Elementarbereich. Frankfurt a. M..
-
Richter, Antje: Resilienz – ein Garant für Gesundheit? In: Impulse 37, Newsletter zur Gesundheitsförderung ISSN 1438-6666, 4/2002.
-
Rosenbrock, Rolf (2004):Primäre Prävention zur Verminderung sozial bedingter Ungleichheit von Gesundheitschancen.. 13 Befunde und Empfehlungen. BKK Bundesverband Essen.
-
Rutter, M.: Psychosocial Adversity: Risk, Resilience and Recovery. Unveröffentlichtes Manuskript. 1998.
-
Schmidt, Werner, Hartmann-Tews, Ilse, Wolf-Dietrich Brettschneider (2003): Erster deutscher Kinder- und Jugendsportbericht. Schorndorf.
-
Seiffge-Krenke, Inge (1988): Problembewältigung im Jugendalter: Ergebnisse von Studien an normalen und besonders belasteten Jugendlichen. In: Kächele, H., Steffens, W.: Bewältigung und Abwehr. Beiträge zu Psychologie und Psychotherapie schwerer körperlicher Krankheiten. Berlin/Heidelberg.
-
Schmidt, Werner, Hartmann-Tews, Ilse, Wolf-Dietrich Brettschneider: Erster deutscher Kinder- und Jugendsportbericht. Schorndorf 2003.
-
Wustmann, Corina (2004): Resilienz – Widerstandsfähigkeit von Kindern in Tageseinrichtungen fördern. Weinheim und Basel.
Fußnoten:
1) Die Schuleingangsuntersuchung erfolgt nach dem standardisierten Untersuchungsprogramm mit dem Kurznamen SOPHIA: Sozialpädiatrisches Programm Hannover - Jugendärztliche Aufgaben. Die Abkürzung SEU steht für Schuleingangsuntersuchungen.
2) http://www.nibis.ni.schule.de/~fns/contend.html
3) Vgl. zur Gesundheitsförderung in Schulen z.B. die Erfahrungen des Opus-Netzwerks und die Erfahrungen aus dem länderübergreifenden Modellprojekt "Gesund leben lernen" (GLL), u.a. der Landesvereinigung für Gesundheit Niedersachsen.
4) Gesundheitsziele.de wie dieses bundesweite Vorhaben genannt wird, kann zusätzlich auf Landesebene konkrete Anknüpfungspunkte für die Armutsprävention bieten, wie z.B. den Prozess in Niedersachsen, das zusätzlich die seelische Gesundheit von Kindern als eines der landesweiten Gesundheitsziele versteht.
5) Die drei wichtigen Komponenten des Kohärenzgefühls (SOC) sind Verstehbarkeit, Handhabbarkeit und Sinnhaftigkeit.